Zurück zu www.Prax-data.de
Liebe Besucher
dieser Seite.
Leider werden
Senkung und Senkungsbeschwerden häufig nur stiefmütterlich
behandelt/angesprochen. Die Betroffene muss zumeist die/den
Behandelnde/-n aktiv auf ihre Beschwerden hinweisen. Insbesondere wenn
diese/dieser mit der Erkennung und Behandlung während seiner Kliniktätigkeit
wenig befasst war. Daher bitte ich Sie, bestehende Probleme anzusprechen. Keine
falsche Scham. Denn ihr Frauenarzt/ihre Frauenärztin ist derjenige/diejenige,
zu deren Aufgabe es gehört, Ihnen auch in diesem Bereich Hilfe anzubieten.
Zumeist wird dieses
Thema auch aus der Furcht heraus gemieden, es gäbe keine Lösung und die
vorhandenen Lösungen seien schmerzhaft und nicht nachhaltig.
Mitnichten.
-
Es gibt
schonende Lösungen
-
Diese
Lösungen sind zumeist nicht belastend
Es ist schade, wenn
Sie durch keine oder späte Maßnahmen in einem kostbaren Abschnitt Ihres Lebens
auf Lebensqualität verzichten.
In den folgenden
Zeilen möchte ich meine Erfahrungen und meine Expertise mit Ihnen teilen.
Bitte scheuen Sie
sich nicht, mich mit weiteren Fragen zu diesem Thema zu konsultieren.
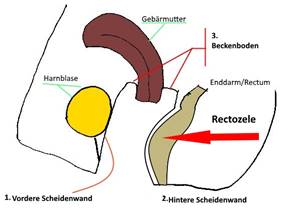
Senkung
Leider wird
in den Medien „Senkung“ mit der Harninkontinenz, dem unwillkürlichen Verlust
von Urin gleichgesetzt. Dies ist nicht korrekt.
Die Senkung ist
ein Leid, das weitaus umfangreicher Beschwerden bereiten kann.
Zunächst ist
die Aufteilung der Senkung nach ihrer Lokalisation möglich.
Dieses sehr
einfache Schema soll Ihnen den weiblichen Beckenboden mit seinen verschiedenen
Abschnitten darstellen.
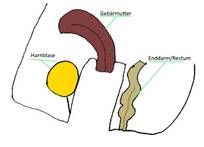
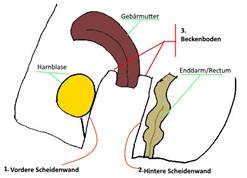
Prinzipiell
kann es zu einer Senkung der:
1. Vorderen Scheidenwand
2. Hinteren Scheidenwand
3. des Beckenbodens
4. Sonderfall: Vorfall des
Scheidenstumpfes
kommen.
In der Regel
kommt es zu einer Kombination der verschiedenen Senkungen. Meist steht die
Senkung des vorderen Kompartimentes im Vordergrund.
Je nach
Ausprägung und Lokalisation kann die Senkung unterschiedliche
Beschwerden/Symptome auslösen.
Dabei ist
das beklagte Leid nicht proportional zu dem darstellbaren Grad der Senkung.
1. Die Senkung der vorderen
Scheidenwand: Zystozele
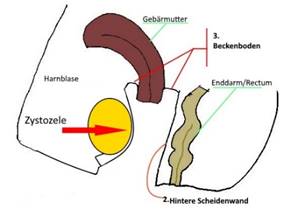 Die Harnblase drängt in die Scheide. Je nach Ausprägung ist die Vorderwand
der Scheide durch den Scheideneingang tastbar oder sogar sichtbar am klaffenden
Scheideneingang.
Die Harnblase drängt in die Scheide. Je nach Ausprägung ist die Vorderwand
der Scheide durch den Scheideneingang tastbar oder sogar sichtbar am klaffenden
Scheideneingang.
In der
Anfangsphase kommt es zur sogenannten „Streßinkontinenz“.
Urinverlust beim Husten, Pressen Niesen und beim Sport.
Im Verlauf
kommt es wegen des „Quetschhahnmechanismus“ mehr und mehr zur erschwerten
Harnblasenentleerung.
Folgen sind:
-
Restharnbildung
(stehender Urin kann sich infizieren)
-
häufige
Harnblasenentzündungen
-
aufsteigenden
Harnwegsinfekten (bis hin zur Urosepsis)
-
ständiger Harndrang/häufiges
Wasserlassen
-
Fremdkörpergefühl
in der Scheide
-
Unwohlsein/Schmerzen
bei der Geschlechtlichkeit
(In der
Scheide kann es zu häufigerem Mißempfinden durch das
Reiben der Scheidenwände gegeneinander mit Entzündungen, Infektionen und ggf.
blutigem Ausfluß kommen)
In der
dynamischen Untersuchung mit getrennten Spekulae
können wir gemeinsam prüfen, ob eine solche Senkung bei Ihnen vorliegt.
Aber auch
ein einfacher Selbsttest kann Ihnen weiterhelfen:
Wenn Sie
einen Langfinger (Zeige und/oder Mittelfinger) in die Scheide einführen und die
Bauchpresse (wie zum Stuhlgang) betätigen, können Sie die Vorderwand der
Scheide an der Fingerbeere Ihres Fingers anstoßend fühlen.
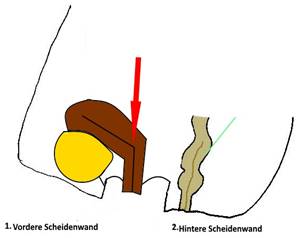
2. Die Senkung der hinteren
Scheidenwand: Rectozele
Der Endabschnitt
des Darmes (das Rectum) drängt in die Scheide.
Je nach
Ausprägung ist die Hinterwand der Scheide durch den Scheideneingang tastbar
oder sogar sichtbar am klaffenden Scheideneingang.
In Analogie
zum vorderen Kompartiment kann es hier zur erschwerten Entleerung des Darmes
kommen
-
das Gefühl,
den Darm nicht entleeren zu können:
beim Pressen
wölbt sich der Darm mit der Scheidenhinterwand in die Scheide. Der Druck der
zum Überwinden des Anus erforderlich ist wird nicht erreicht
-
Reststuhlbildung
-
Nachschmieren
-
Hygieneprobleme
sind die
Folge. Wenn diese Veränderung nicht erkannt wird, entwickeln zahlreiche ältere
Frauen Techniken, mit denen sie sich behelfen. Einige Frauen drücken gegen die
hintere Scheidenwand um den Stuhlgang zu vollenden. Dies ist traurig, da es
durchaus schonende Behandlungen gibt.
In der
dynamischen Untersuchung mit getrennten Spekulae
können wir gemeinsam prüfen, ob eine solche Senkung bei Ihnen vorliegt.
Aber auch
ein einfacher Selbsttest kann Ihnen weiterhelfen:
Wenn Sie
einen Daumen in die Scheide einführen und die Bauchpresse (wie zum Stuhlgang)
betätigen, können Sie die Hinterwand der Scheide an der Fingerbeere Ihres
Daumens anstoßend fühlen.
3. Die Senkung des Beckenbodens:
Uterussenkung
 Das mittlere Kompartiment mit der Gebärmutter senkt sich. Dies kann bis zum
Vorfall der Gebärmutter aus der Scheide reichen.
Das mittlere Kompartiment mit der Gebärmutter senkt sich. Dies kann bis zum
Vorfall der Gebärmutter aus der Scheide reichen.
Meist ist
diese Form der Senkung mit einer vorderen und hinteren Senkung
vergesellschaftet.
Daher lassen
sich auch die diffusen Beschwerden ableiten.
-
Fremdkörpergefühl
-
Ziehende
Unterleibsschmerzen
-
Rücken-/
Kreuzschmerzen
-
Schmerzen
beim Geschlechtsverkehr
-
Harnverhalt/Harnblasenentleerungsstörung
-
Defäkationsstörungen/unvollständige
Darmentleerung
-
häufige Scheidenentzündungen
4. Sonderfall: Vorfall des
Scheidenstumpfes Scheidenstumpfvorfall
 Bei diesem Fall kommt es nach ehemals erfolgter Entfernung der gesamten
Gebärmutter zu einer Senkung des Scheidenstumpfes.
Bei diesem Fall kommt es nach ehemals erfolgter Entfernung der gesamten
Gebärmutter zu einer Senkung des Scheidenstumpfes.
Im Rahmen
der kompletten Gebärmutterentfernung wird auch das stärkste Band, das den
Beckenboden hält (Ligamentum sacrouterinum)
durchtrennt.
Daher
plädieren zahlreiche Experten des Beckenbodens dafür, den Gebärmutterhals zu
belassen.
Aber: es
liegt keine lineare Abhängigkeit der Senkung von der gehabten
Gebärmutterentfernung vor.
Senkung ist
zumeist multifaktorieller Genese.
-
Symptome der
Senkung des Scheidenstumpfes sind ähnlich der o.g. Beschwerden.
Behandlung
der Senkung:
Wenn wir
über die Behandlung der Senkung sprechen, kommen wir nicht umhin, die Ursachen
dieses Leidens anzusprechen.
Auch gibt es
keinen Zweifel, dass die Vorbeugung im Vordergrund steht.
Die Ursachen
der Senkung in der Reihenfolge ihrer Bedeutung:
1. Die Vaginale Geburt:
a. Insbesondere die vaginal operative
Entbindung (1), (2)
I.
Zangenentbindung
II.
Saugglockenentbindung
b. das Gebären von großen Kindern
c. ausgedehnte Verletzungen des
Scheideneinganges mit klaffendem Scheideneingang führen über die mangelnde
Kompensation der Druckverhältnisse in der Scheide eher zur Senkung.
2. Übergewicht:
a. das Übergewicht lastet auf dem
Beckenboden
3. Das Rauchen:
a. Raucherinnen haben in der Regel
häufigere und länger anhaltende Entzündungen der oberen Atemwege
b. Raucherinnen hüsteln/husten auch
außerhalb einer Erkältung (Raucherhusten)
4. Chronisch obstruktive
Lungenerkrankungen:
a. das Husten und der erhöhte
Atemwiderstand führen zu einer höheren Druckbelastung des Abdomens und auch des
Beckenbodens
b. Asthma bronchiale
c. Chronische Bronchitis
5. Bindegewebsschwäche:
a. eine eher seltene Ursache für die
Entwicklung einer Senkung
Prävention
der Senkung:
Wie sie oben
sehen, können wir zahlreiche der aufgeführten Ursachen vermeiden.
Die Meidung
des Übergewichtes ist einer der wichtigsten Ansatzpunkte bei der Prävention
einer Senkung.
Insbesondere
in der Schwangerschaft ist eine disziplinierte Kost mit entsprechender
Gewichtsentwicklung wichtig.
Zu einem
gewissen Grad wird durch die nicht zu hohe Gewichtszunahme in der
Schwangerschaft auch das Geburtsgewicht des heranreifenden Kindes beeinflusst.
Der Schaden,
der bei einem großen Kind unter der Geburt hervorgerufen wird, wird dadurch
häufig vermieden. Während der gesamten Schwangerschaftsdauer sollte daher die
Gewichtszunahme der Schwangeren idealerweise bei 8 – 12 kg liegen.
Dies hat
auch vorbeugenden Charakter für Erkrankungen in der Schwangerschaft:
-
Bluthochdruck
-
Schwangeren-Diabetes
-
Ödeme
Auch das
Kind profitiert von einer vernünftigen Gewichtsentwicklung der Schwangeren.
Spätere Erkrankungen beim Kind sollen auch deutlich seltener sein (Diabetes
mellitus, Bluthochdruck, Übergewicht).
Ein anderer
sicherlich vermeidbarer Punkt ist das Rauchen.
-
Therapie:
a. Konservative Therapie:
i.
Beckenbodenbeübung: leider kann durch effiziente Beübung des Beckenbodens nur in frühen
Phasen der Senkung eine Besserung erreicht werden.
Aber auch
bei fortgeschrittenen Phasen der Senkung kann die Beckenbodenbeübung eine
Vorbereitung für die eigentliche operative Sanierung sein.
Eine
spezielle Form des Beckenbodentrainings, das Biofeedback und
Elektrostimulation bietet Vorteile bei einigen Frauen im Vergleich zur
klassischen Beckenbodenbeübung.
Diese
Anwendung wird leider nicht immer von den Krankenkassen getragen.
Alternativ
dazu können Übungsgeräte eingesetzt werden, um das gezielte Kontrahieren der
Muskulatur zu erreichen. Die oft zitierten „Kugeln“ empfehle ich nicht, da kein
gleichmäßiges Widerlager geboten wird.
ii.
Gewichtsoptimierung und Sport:
Eigentlich
ist fast jegliche sportliche Betätigung auch gut für den Beckenboden.
iii.
Pessar Therapie:
Durch die Einlage eines Gummi- oder
Silikongegenstandes in die Scheide können die Beschwerden einer Senkung
gelindert werden.
§ Schalen Pessare
§ Ring Pessare
§ Würfel Pessare
Nachteil der Pessar Therapie sind
häufige Entzündung bis hin zu Druckgeschwüren der Scheidenwand
(Scheidenschleimhaut) und Einschränkungen in der Geschlechtlichkeit. Zumeist gelingt die korrekte Einlage eines
Pessars nicht selbstständig. Daher müssen leider alle 4 – 6 Wochen der FA/die
FÄ konsultiert werden, damit das Pessar entfernt, gereinigt und wieder
eingelegt werden kann. Diese Prozedur ist belastend, wenn durch das
fortgeschrittene Alter der Patientin und den langjährigen Hormonmangel der
Scheideneingang eingeengt (atroph) ist. Schmerzen sind die Folge.
Diese Form der Behandlung sollte
eigentlich den Frauen vorenthalten sein, die eine Narkose nicht vertragen
würden oder diese explizit ablehnen.
b. Operative Maßnahmen:
i.
Korrektureingriffe der Scheidenwand:
1. Vordere Scheidenplastik (ohne
Fremdmaterial, kein „Plastik“ der Begriff leitet sich vom griechischen plasein= gestalten, ab) / Korrektur der vorderen Scheidenwand
Das Bindegewebe unterhalb der
Scheidenwand wird durch selbstauflösende Nähte zusammengefasst. Darüber wird die
Scheidenhaut verschlossen.
Eine kurzfristige (48h) Tamponade
der Scheide mit nachfolgender Lokaltherapie mittels Zäpfchen, die in die
Scheide gelegt werden, sorgen für eine gute Wundheilung.
Damit kann bei korrekter Technik
zumeist eine anhaltende Korrektur erreicht werden.
Wichtig ist aus meiner Sicht die
nach Möglichkeit gleichzeitige, „apikale Fixation“.
Durch Zug am Gebärmutterhals wird
das Ergebnis der Scheidenplastik gesichert.
Ich bevorzuge in den allermeisten
Fällen die Kombination mit der LASH (siehe Startseite).
2. Hintere Scheidenplastik (ohne
Fremdmaterial, kein „Plastik“ der Begriff leitet sich vom griechischen plasein= gestalten, ab) /Korrektur der hinteren
Scheidenwand.
Das Bindegewebe unterhalb der
Scheidenwand wird durch selbstauflösende Nähte zusammengefasst. Darüber die
Scheidenhaut verschlossen.
Eine kurzfristige Tamponade (48h) der
Scheide mit nachfolgender Lokaltherapie mittels Zäpfchen die in die Scheide
gelegt werden sorgen für eine gute Wundheilung
Damit kann bei korrekter Technik
zumeist eine anhaltende Korrektur erreicht werden.
Wichtig ist aus meiner Sicht die
nach Möglichkeit gleichzeitige „apikale Fixation“.
Durch Zug am Gebärmutterhals wird
das Ergebnis der Scheidenplastik gesichert.
Ich bevorzuge in den allermeisten
Fällen die Kombination mit der LASH (siehe Startseite).
ii.
Lifting des Beckenbodens unter Nutzung der eigenen Bänder. Ohne Einsatz von Netzen oder
Bändern, die als Fremdmaterial langfristig durch Vernarbung, Entzündungen bis
hin zu Infektionen führen können, kann der Beckenboden angehoben und die
Senkung korrigiert werden. Hierzu bietet sich das zweitstärkste Band, das den
Beckenboden hält, das runde Mutterband an.
1. Pelvic Floor Disorder Risk Highest With Assisted Vaginal Delivery
2. Handa VL, Blomquist JL, Knoepp LR, et al. Pelvic floor disorders 5-10 years after vaginal or cesarean childbirth. Obstet Gynecol.
2011 Oct. 118(4):777-84. [Medline]. [Full Text].